「見えるようになる」だけでは語れない、ICLが抱える構造的な問題を解説します。
南大阪アイクリニック 渡邊敬三 📖読了時間:約10分
突然ですが、こんな質問を考えてみてください。
「体の中に人工物を入れる手術って、なぜできるの?」
人工関節、心臓のステント、目の中に入れるレンズ……。そこには実は、ほとんどの手術が守っている「大原則」があります。そしてICL(アイシーエル)という手術だけが、その原則からはみ出しているかもしれないのです。
1. 体に人工物を入れる手術の「大原則」
📌 用語説明
インプラント手術とは、金属‧プラスチック‧シリコンなどの人工物(インプラント)を体の中に埋め込む手術のこと。人工関節、心臓ステント、ペースメーカー、歯科インプラントなどがあります。
体に人工物を入れる手術には、共通する原則があります。それは——
「入れる前に、入れるための場所をきちんと作る」
具体的な例で見てみましょう。
🦴 人工股関節置換術
骨頭(骨の頭の部分)を切り取り、人工関節がぴったりはまる「穴」を骨に削って作る。場所を先につくってから入れる。
🫀 冠動脈ステント
細くなった血管をバルーン(風船)で広げてから、ステント(筒状の金具)を置く。血管を拡張させてから入れる。
👁️ 白内障手術(眼内レンズ)
濁った水晶体の中身を超音波で吸い取り、空になった「袋」の中にレンズを入れる。中身を空にしてから入れる。
? ICL(有水晶体眼内レンズ)
水晶体はそのまま残したまま、既存のスペースにレンズを入れる。場所を作らずに入れる。
3つの手術はどれも「入れるための空間を意図的に用意」しています。
しかしICLだけは、もともとそこにある空間に「間借り」するような形で入っていきます。
2. ICLはどこに入るのか?目の中の「部屋割り」
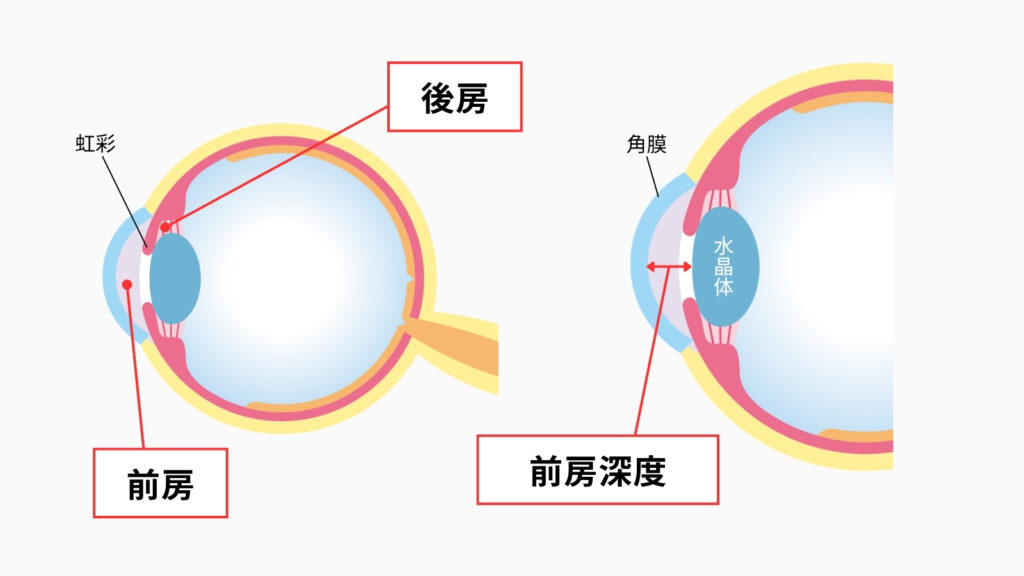
📌 用語説明
前房(ぜんぼう)‧後房(こうぼう):目の前側(角膜から水晶体まで)にある空間のこと。前房は虹彩(茶目)より前、後房は虹彩より後ろ‧水晶体より前の空間です。ICLが置かれるのはこの「後房」です。
前房深度(ACD):この前節空間の深さを表す数値。「角膜の内側から水晶体の前面まで何mmか」を示します。
目の前側の空間は、次の住人たちで埋まっています。
- 角膜内皮(目の最前列に並ぶ細胞の層)
- 虹彩(いわゆる「茶目」)
- 水晶体(カメラのレンズに相当する部分)
この「密室」に、ICLという新しい住人が加わります。目の白い部分(強膜)は硬い組織で覆われており、ゴムのように伸びることはありません。空間は固定されているのです。
⚠️ ここが重要
人工関節は骨に「穴を掘って」入ります。白内障のレンズは「中身を抜いた袋に」入ります。でもICLは、すでに満員に近い「部屋」に、新しく人を詰め込むようなイメージです。
3. 「強度近視の人は目が大きいから余裕があるのでは?」
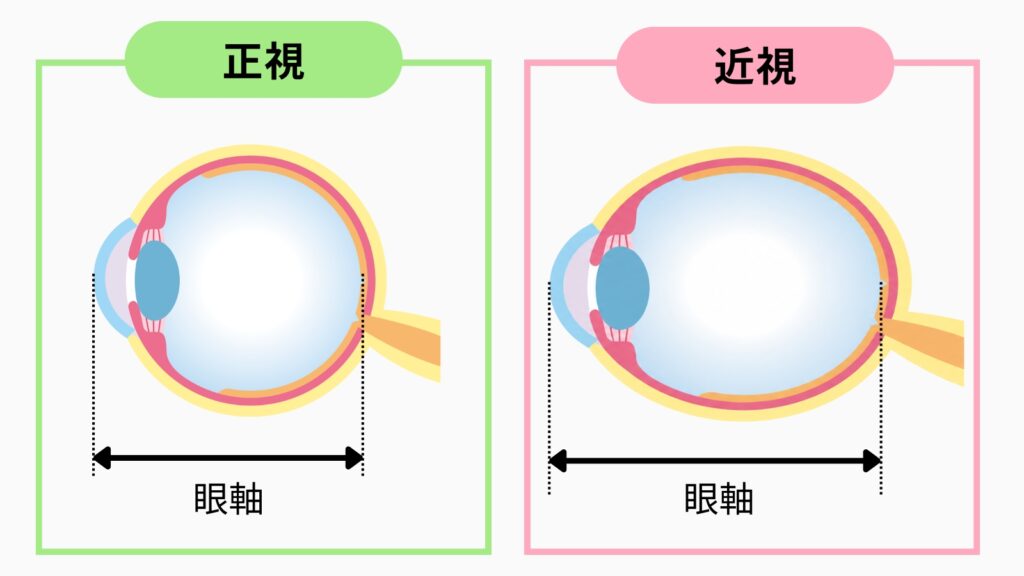
📌 用語説明
眼軸長(がんじくちょう):目の前から後ろまでの長さ。正視(良い視力)の人は約23〜24mm。強度近視では26〜28mm以上になります。眼鏡の度数が強い人ほど眼軸が長い傾向があります。
ICLが多く選ばれるのは「強度近視」の人たちです。強度近視の人は眼軸長が長い——つまり目が大きめです。「だったら目の中に余裕があるんじゃないの?」と思うかもしれません。
これは実は半分正しくて、半分は違います。
研究データでは、眼軸が長いほど前房深度(ACD)もわずかに深い傾向があることが確認されています(相関係数 r ≈ 0.26)。なので強度近視の人が「少し前節に余裕がある」という臨床感覚は統計的に正しいのです。
📊 眼軸長と前房深度のイメージ比較(平均値ベース)
| 正視眼(眼軸約23mm) | 前房深度:約3.0mm |
| 中等度近視(眼軸約25mm) | 前房深度:約3.2mm |
| 強度近視(眼軸約27mm以上) | 前房深度:約3.3〜3.4mm |
※眼軸の延長のほとんどは目の後ろ側(硝子体腔)で起きるため、前の空間への影響は間接的‧限定的です。
しかし、ここに重大な落とし穴があります。
その「0.2〜0.4mmの余裕」こそが、何十年後かの安全を左右するギリギリのマージンなのです。
4. 目の中は「毎年少しずつ狭くなる」
私たちの水晶体は、年齢とともに少しずつ厚くなります。これは白内障になるとかならないとに関わらず、すべての人に起きる生理的な変化です。
📌 研究データ
IOVS(眼科学の権威ある学術誌)に掲載された研究では、前房深度は年間−0.012mmのペースで浅くなることが確認されています。また別の研究では水晶体の厚みは10年ごとに約0.15mm増加することが示されています。
0.012mm……とても小さな数字に聞こえますよね。でも、これが20年‧30年と積み重なると?
| 経過年数 | 前房深度の減少量 | 意味 |
|---|---|---|
| 10年後 | −0.12mm | まだ気づきにくい変化 |
| 20年後 | −0.24mm | 「余裕」の半分以上が消える |
| 30年後 | −0.36mm | 安全域ギリギリか超える可能性 |
| 40年後 | −0.48mm | 出術時に「十分だった」ACD が危険域へ |
現在のICL承認基準は「前房深度2.8〜3.0mm以上」ですが、ここで大切な視点があります。問題は「承認基準を下回るかどうか」ではなく、「白内障手術を受けるまでの何十年間、本当に安全な深さを保てるかどうか」なのです。
ここで、ICLに特有のもうひとつの問題を理解する必要があります。それが「ボールト(vault)」です。
📌 用語説明:ボールト(VAULT)とは
ICLを目の中に置いたとき、ICLの裏面と水晶体の前面の間に生まれる「すき間」のことです。
なぜすき間が必要かというと、ICLが水晶体に直接触れると白内障を起こしてしまうからです。だから一定の距離を保つ必要があります。
適切なボールトの目安は0.25〜0.75mmとされています。ところがこのすき間は、ICLが水晶体から「前に押し出された」状態を意味します。その分だけICLは角膜内皮に近づき、前房深度(ACD)をさらに狭めます。
🛏️ わかりやすい比喩で言うと……
狭い部屋(前房)の中に2段ベッドを置くことを想像してください。ベッドの板(ICL)と下の住人(水晶体)の間には「転落防止のすき間」(ボールト)が必要です。でもすき間を設けるということは、ベッドの板が天井(角膜内皮)に向かってその分だけ押し上げられるということです。部屋の「天井までの高さ」、つまり前房深度はその分だけ狭まります。
⚠️ 計算してみると——加齢+ボールトの複合効果
【加齢だけの影響】
20歳‧ACD 2.8mm → 40年後:2.8 − 0.48 = 2.32mm
20歳‧ACD 3.0mm → 40年後:3.0 − 0.48 = 2.52mm
【加齢+ボールト(約−0.3mm)の影響】
20歳‧ACD 2.8mm → 40年後:2.32 − 0.3 = 2.02mm ⚠️
20歳‧ACD 3.0mm → 40年後:2.52 − 0.3 = 2.22mm ⚠️
20歳‧ACD 3.2mm → 40年後:2.72 − 0.3 = 2.42mm ✅
急性緑内障リスク閾値の2.4mmを維持できるのは、初期ACD 3.2mm以上の場合だけという計算になります。
🚨 重要な医学的根拠:ACD 2.4MM という閾値
JAMA Ophthalmology(眼科医学の最高峰の学術誌)に掲載された研究(Foster PJ et al., 2005)では、モンゴル‧シンガポールの東アジア人2,032名を対象に、前房深度と緑内障リスクの関係を調べました。
その結果、前房深度が2.4mm未満になると、前房隅角癒着(PAS)の発生率が急激に上昇することが明確に示されました。この「隅角癒着」は急性緑内障発作の直接的な前段階です。
この研究は日本人と同じ東アジア人を対象としており、日本人にも直接当てはまる非常に重要なデータです。
📌 用語説明
急性緑内障発作(きゅうせいりょくないしょうほっさ)とは、目の中の液体(房水)の出口が突然ふさがれ、眼圧が急激に上がる病気です。激しい頭痛‧目の痛み‧吐き気‧視力低下が起きる眼科的な緊急事態で、治療が遅れると失明につながる可能性があります。
前房隅角(ぜんぼうぐうかく)とは、角膜と虹彩が接する「角」の部分で、房水が外に出ていく排水口です。ここが狭くなる‧ふさがると眼圧が急上昇します。
つまり、問うべき正しい質問はこれです。
「白内障手術を受けるまでの間、前房深度は2.4mm以上を保てるか?」
5. 「今の基準」では足りない——年代別の安全基準という考え方
ここまで読めば、次の問いが生まれるはずです。
「20歳のときに入れた人と、40歳のときに入れた人では、何十年後かのリスクが全然違うんじゃないか?」
その通りです。
現行の医療基準は年齢に関わらず「ACD ≥ 2.8〜3.0mm」で一律に判断していますが、この数字は「手術時点のスナップショット」しか見ていません。20歳の患者はそのICLを40〜50年間保持し続けるかもしれないという視点が欠けています。
加齢(−0.012mm/年)とボールトによる追加圧迫(約−0.3mm)を両方合わせて、「60歳時点でも2.4mmを維持できる」ための初期ACD目標は次のようになります。
📐 年代別‧必要な初期ACD(加齢+ボールト考慮‧2.4mm確保ライン)
| 20代(保持期間 約40年) | 2.4 + 0.48 + 0.3 = 3.18mm → 3.2mm |
| 30代(保持期間 約30年) | 2.4 + 0.36 + 0.3 = 3.06mm → 3.1mm |
| 40代(保持期間 約20年) | 2.4 + 0.24 + 0.3 = 2.94mm → 3.0mm |
※ボールト値は適切な留置が行われた場合の中央値(約250〜350μm)をもとに−0.3mmとして計算。実際のボールトは個人差があります。
20代に手術する場合
3.2mm
以上が望ましい
加齢−0.48mm+ボールト−0.3m=合計
−0.78mm。3.2mm−
0.78mm=2.42mmで
ギリギリ2.4mmを維持。
30代に手術する場合
3.1mm
以上が望ましい
加齢−0.36mm+ボールト−0.3mm=合計
−0.66mm。3.1mm−
0.66mm=2.44mmで
2.4mmを維持。
40代に手術する場合
3.0mm
以上が望ましい
加齢−0.24mm+ボールト
-0.3mm=合計
−0.54mm。3.0mm−
0.54mm=2.46mmで
2.4mmを維持。
💡 核心のポイント
前房深度の減少には2つの要因が同時に働いています。①加齢による水晶体の肥厚(年間−0.012mm)と、②ICLのボールト(約−0.3mm)です。この2つを合計すると、20代で現行基準ギリギリの2.8mmで手術した患者は、40年後には2.02mmまで低下する計算になります。急性緑内障の危険閾値2.4mmを大きく下回ります。先生の提唱する年代別基準(20代3.2mm‧30代3.1mm‧40代3.0mm)は、この2要因を正確に組み込んだ場合に初めて理論的な根拠が揃う数字です。
6. 「今は大丈夫」が「将来も大丈夫」ではない理由
ICLの術後成績を調べた研究データは非常に良好です。術後1年‧3年‧5年では視力の矯正精度も高く、患者満足度も優れています。
では「問題ない」のでしょうか?
ここに重要な「時間のズレ」があります。ICLを受ける患者の多くは20〜30代です。しかし水晶体の白内障化が現れるのは通常50〜60代以降。10年以上のタイムラグがあります。
👁️ 角膜内皮細胞の減少
角膜の一番内側には「角膜内皮細胞」という細胞が並んでいます。これは一度失われると再生しない特殊な細胞です。ICL留置後、この細胞が通常の老化より速いペースで減っていく可能性が複数の長期研究で報告されています。細胞が少なくなりすぎると、角膜が白く濁る「水疱性角膜症」になり、最終的には角膜移植が必要になります。
🔬 水晶体白内障化の加速
ICLは水晶体のすぐ前に置かれます。ICLが存在することで房水(目の中を循環する液体)の流れが変わり、水晶体の代謝に影響を与える可能性があります。旧型ICL(中央に穴なし)では白内障の発症が早まるという報告が多く、改良型(EVO ICL:中央に穴あり)が開発された背景にはこの問題があります。
⏳ 問題が表れるのは術後10〜20年後
ICLが普及し始めてから20年以上が経ちますが、手術を受けた人が50代‧60代を超えた長期追跡データはまだ十分ではありません。「現時点で重篤な報告がない」は「長期的に安全と証明された」とは意味が異なります。
7. 他のインプラントとの「決定的な違い」を整理する
| 手術の種類 | 空間の確保 | 隣接する再生不能組織 | 長期リスクの性質 |
|---|---|---|---|
| 人工関節 | 骨を削って専用スペースを作る | なし | 摩耗‧感染(対処可能) |
| 冠動脈ステント | 血管を拡張してから置く | なし | 再狭窄(対処可能) |
| 白内障IOL | 水晶体を取り出した袋に入れる | なし(袋の中) | 低い |
| ICL | 空間を作らず既存スペースに | 角膜内皮‧水晶体(再生しない) | 長期データ不十分 |
まとめ:ICLを否定したいわけではない
ICLは適切な条件のもとで行えば、強度近視の矯正として短中期的に非常に優れた結果をもたらす手術です。レーシックやSMILE Proが適応できないほどの強度近視の方にとって、現時点では重要な選択肢のひとつです。
しかし、次の3点を患者さんはきちんと知っておく必要があります。
① ICLは「スペースを確保してから入れる」他のインプラントとは構造的に異なる
② 前房深度は毎年0.012mmずつ浅くなり、急性緑内障のリスクが高まる「2.4mm未満」に近づく可能性がある
③ 「今の前房深度(2.8mm)」ではなく「白内障手術まで2.4mmを維持できるか」が本当の安全基準だ
「0.1mmの差」は小さく見えます。でもそれが、手術を受けてよいかどうかの境界線であり、何十年後かの目の健康を左右するギリギリのマージンなのです。
※本記事は現在公表されている医学文献および臨床知見に基づく問題提起です。ICLの適応‧非適応については、必ず専門医による十分な術前検査と説明を受けてください。
主な参考文献:
・Foster PJ et al. 7Anterior Chamber Depth and the Risk of Primary Angle Closure in 2 East Asian Populations.7 Arch Ophthalmol. 2005;123(4):527-532. PMID: 15824227(2.4mm閾値の根拠)
・Sun JH et al. 7Factors Associated with Anterior Chamber Narrowing with Age: An Optical Coherence Tomography Study.7 Invest Ophthalmol Vis Sci. 2012;53(6):2607-10.(ACD −0.012mm/年)
・Eye journal (2008). 7Lens thickness of Indian eyes…7 PMC12596755 / PMC10888956 等