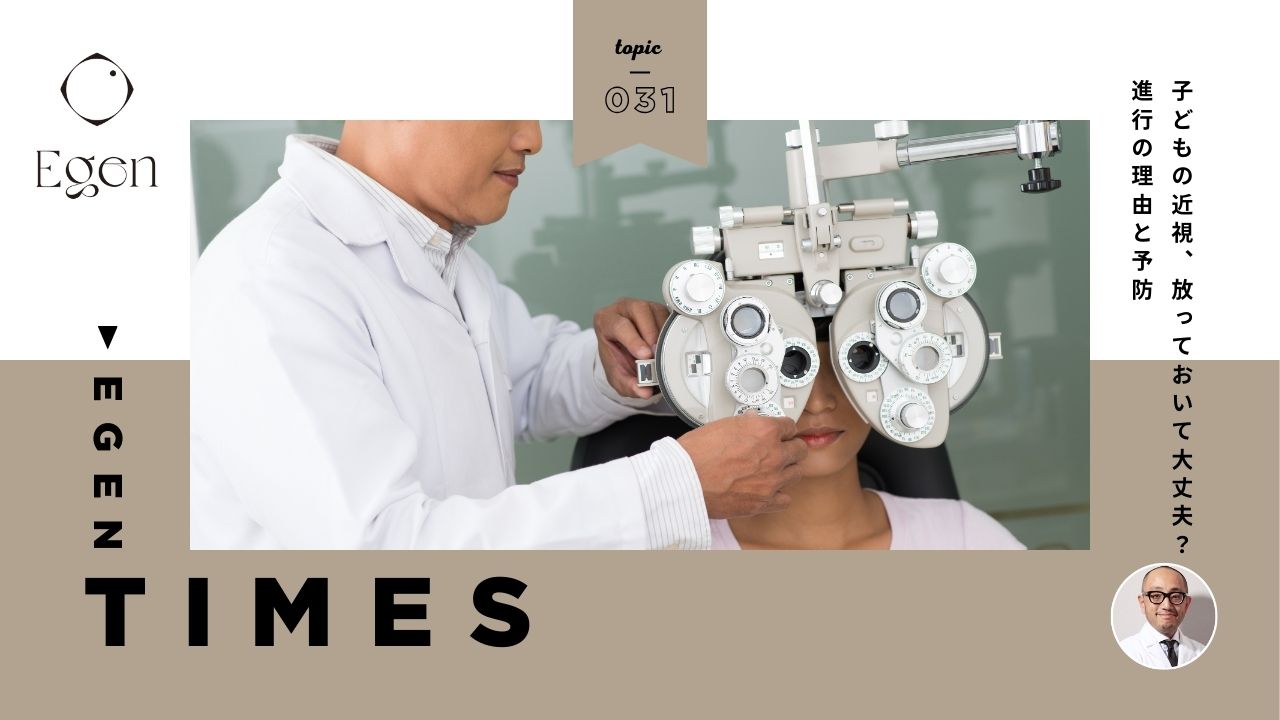
子どもの近視は、「メガネをかければ済む話」ではありません。成長期に進行した近視は、将来の目の健康や選択肢そのものに大きく影響します。
ここでは、近視の正体から進行リスク、治療の考え方をてわかりやすく解説します。
近視とは何か ―「眼軸が伸びる」病気

近視は「ピントが合わない状態」と思われがちですが、本質的にはそうではありません。近視の正体を理解することが、正しい対策の第一歩になります。
近視の本質は「眼軸の伸長」
近視とは、目のレンズ(角膜や水晶体)の問題ではなく、眼球そのものが前後に伸びてしまう状態です。この前後の長さを「眼軸(がんじく)」と呼びます。
身長が伸びるのと同じように、成長期には眼球も大きくなります。しかし、スマートフォンやタブレットを近い距離で長時間見続けていると、脳は「近くにピントを合わせやすいように、眼球を後ろに伸ばして固定しよう」という指令を出してしまいます。
眼軸が伸びると、入ってきた光の焦点が網膜より後ろにずれてしまい、遠くがぼやけて見えるようになります。
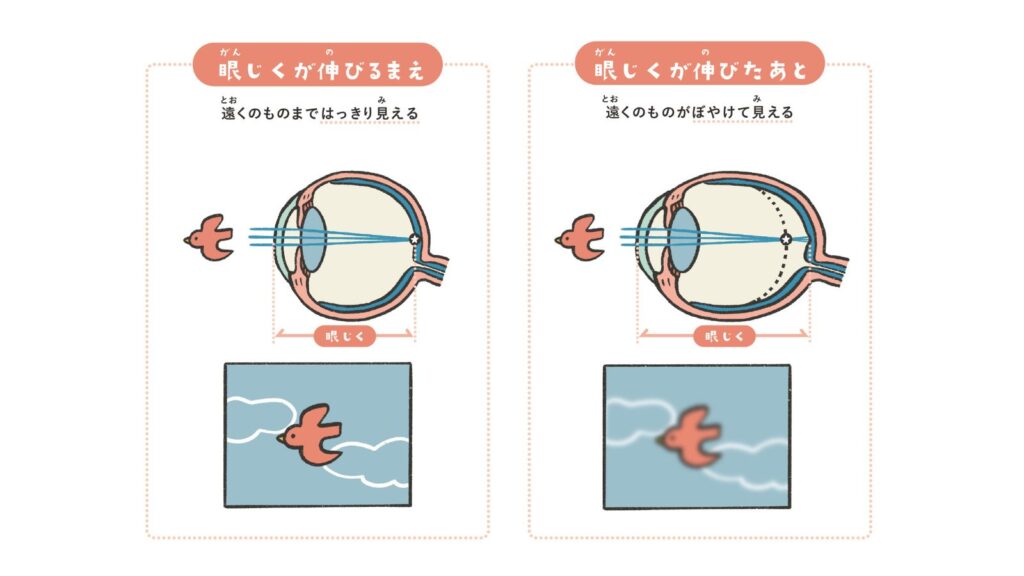
眼球の奥行き(眼軸長)がわずか1mm伸びるだけで、近視は約−3D進行します。そして、一度伸びてしまった眼球は、残念ながら自然に元の長さや形に戻ることはありません。
眼軸はいつまで伸びるのか
眼軸は、身体の成長とともに、おおよそ18歳頃まで伸び続けます。なかでも小学生から中学生にかけては進行が早く、この時期にどのように過ごすかが、将来の見え方に大きく影響します。
現代の東アジアの都市部では、大学生の約9割が近視というデータもあり、今では「目が良い人」のほうが少ない状況です。
以前は、近視は18歳前後で進行が止まると考えられてきました。しかし現在は、リモートワークやスマートフォンを長時間使う生活が広がり、大人になってからも近視が進むケースが増え、問題となっています。
放置するとどうなる?データで見る近視の進行

「成長すればよくなる」「少し様子を見ればいい」と思われがちですが、近視は自然に改善することはありません。むしろ成長期は、眼球が伸びやすく、近視が進みやすい時期です。この時期をどう過ごすかが、将来の視力や目の安全性に大きく影響します。
近視の進行度と見え方の目安
| 状態 | 度数(D) | 裸眼視力目安 | 日常生活への影響 |
|---|---|---|---|
| 軽度近視 | -1.0~-3.0 | 0.6~0.1 | 教室後方の黒板が見えにくい |
| 中等度近視 | -3.0~-6.0 | 0.1~0.02 | 20〜30cmまで近づかないと文字が読めない |
| 強度近視 | -6.0以上 | 0.01以下 | 目の前の物しか判別できない |
一般的な研究では、学童期の近視は年間-0.5~-1.0Dずつ進行するとされています。
このペースで進行すると、小学生のうちに始まった軽度近視が、対策をしないまま中学・高校を迎える頃には、強度近視へ到達する可能性は決して低くありません。
現代の子どもに起きている現実
文部科学省の学校保健統計調査では、裸眼視力1.0未満の割合が過去最高水準に達しています。
| 時代背景 | 小学生 | 中学生 | 高校生 | 大学生・大人 |
|---|---|---|---|---|
| ① テレビゲーム普及前(1980年頃) 放課後は外遊びが中心 | 約18% | 約35% | 約53% | 約60% |
| ② スマホ・SNS普及期(2010年頃) 「一人一台」の画面が始まった時代 | 約30% | 約52% | 約64% | 約75% |
| ③ コロナ禍・デジタル社会(現在) 学習も遊びも「20cmの距離」 | 約38% | 約61% | 約71% | 約80〜90% |
時代が進むにつれて、年齢が低い段階から視力低下が進んでいることが分かります。特に現在は、学習・遊びの多くが近距離での画面操作となり、成長期の眼球に強い負荷がかかりやすい環境です。
この環境変化が、近視の早期化・重症化につながっていると考えられています。
強度近視が将来に与えるリスク

近視の怖さは「見えにくさ」だけではありません。強度近視は、将来の目の病気と深く関係しています。
強度近視と目の病気の関係
強度近視では、眼球が前後に大きく伸びています。その影響で、眼球の内側にある網膜や視神経が引き伸ばされ、薄く、弱くなりやすい状態になります。
このような状態では、
- 視神経が傷みやすくなる緑内障
- 網膜が裂けたり、はがれたりする網膜剥離
といった、重い目の病気が起こりやすいとされています。これらの病気は、早期発見や治療が重要ですが、進行すると視力に大きな影響を残すこともあります。
視力矯正をしても残る問題
レーザー治療やICLなどの視力矯正手術によって、「見え方」を改善することは可能です。しかし、眼球が伸びたという構造そのものは変わりません。そのため、強度近視によって生じた網膜や視神経への負担は、手術後も残ります。
つまり、強度近視は「見えにくさの問題」ではなく、将来の目の健康に関わる問題として考える必要があります。これは将来、視力矯正手術を受けたあとでも残る、目の構造自体のリスクです。
なぜ進行する?脳が出す指令

近視の進行は偶然ではなく、目と脳の仕組みによって引き起こされます。
調節ラグ
近くを見るとき、目の筋肉が疲れてしまうと、ピント合わせが十分に働かず、焦点が網膜の少し後ろ側にずれてしまうことがあります。これは、カメラのオートフォーカスがうまく合わず、被写体ではなく少し後ろにピントが合ってしまう状態とよく似ています。
目はこのわずかなピントのズレを感じ取ると、ピントを合わせようとして、眼球を後ろ方向に伸ばそうとする信号を出してしまいます。
周辺部デフォーカス
目の中心ではピントが合っていても、網膜の端(周辺部)では、ピントが網膜より少し後ろにずれてしまうことがあります。
脳はこの周辺部のわずかなボケを敏感に感じ取り、「ピントが合う位置まで追いかけよう」として、眼球を後ろ方向へ伸ばしてしまいます。
【やってみよう】スマホのカメラで「近視」を疑似体験
目が良い親御さんは、お子さんの見え方を実感しにくいことがあります。実際に「ぼやけた世界」を体験してみることで、日常生活で感じている不便さを理解しやすくなります。スマートフォンがあれば、簡単に試すことができます。
手順
① カメラアプリを起動する
スマートフォンのカメラアプリを開き、レンズから約30〜40cmの位置に指をかざします。
② ピントを固定する
画面に映った指を長押しして、ピントを固定します(※「AF/AEロック」と表示されます)。
③ 指をどけて、遠くを見る
ピントを固定したまま指をどけ、遠くの文字や景色を映してみてください。
どう見えましたか?画面が強くぼやけて見える状態が、近視が進んだお子さんの視界に近いイメージです。近視の初期の場合は、ピントを約50cm〜1mに合わせてから同じ操作をすると、「少しぼやける」程度の見え方になります。
今日からできる、眼球を守るための3つの習慣

仕組みが分かると、日常でできる対策も具体的になります。まずは、次の3つを意識してみましょう。
①「40cm以上」の距離を保つ
見る距離が近くなるほど、ピントのズレ(調節ラグ)は大きくなります。スマートフォンや本を見るときは、最低でも40cm以上離すことを意識しましょう。
背すじを伸ばし、姿勢を整えることが、自然にこの距離を保つポイントです。
②「20-20-20の法則」で目をリセットする
20分間近くを見続けたら、20秒間、20フィート(約6メートル)先をぼんやり眺めます。これにより、後ろにずれていたピントがリセットされ、眼球を伸ばそうとする刺激を減らすことができます。
③「太陽の光」を浴びる
太陽の光に含まれる特定の光(バイオレットライト)には、眼球の伸びを抑える働きがあると考えられています。屋外で過ごす時間は、1日合計2時間程度を目安にしましょう。
なお、窓越しの光では十分な効果が得られないため、できるだけ外に出ることが大切です。
FAQ|専門医が答える「近視のギモン」

Q1. 近視進行抑制の治療は、何歳から始められますか?
A.一般的には、小学生(低学年)頃から開始できます。大切なのは年齢よりも、「近視が始まり、眼軸が伸び始めているかどうか」です。
オルソケラトロジーや点眼治療は、
- お子さん自身がレンズ管理できる
- もしくは保護者のサポートがある
この条件が整えば、早期から安全に行えます。早く始めるほど、眼軸が伸びる期間を短くできるというメリットがあります。
Q2. 一度伸びてしまった眼軸は、元に戻りますか?
A.残念ながら、一度伸びた眼軸が自然に縮むことはありません。
現在の医療では「元に戻す」治療は存在しません。
近視進行抑制の目的は、
・これ以上、眼軸を伸ばさないこと
・進行スピードをできるだけ遅くすること
そのため、「様子を見る」期間が長いほど、将来の選択肢は減ってしまいます。
Q3. 低濃度アトロピン点眼に副作用はありませんか?
A.従来の高濃度アトロピンでは、
- まぶしさ
- 近くが見えにくい
といった副作用が問題になることがありました。
現在使われている低濃度アトロピン(0.025%)は、副作用を最小限に抑えつつ、近視進行を抑制できるよう設計されています。2024年末には、国内で薬事承認された国産薬も登場し、安全性は厳格な基準で確認されています。
Q4. オルソケラトロジーとEDOFレンズは何が違うのですか?
A.どちらも近視進行を抑える治療ですが、働きかける仕組みが異なります。
- オルソケラトロジー
→ 周辺部デフォーカスを抑え、眼軸が伸びる信号を減らします
→ 日中は裸眼で過ごせるのが特徴です - EDOFレンズ
→ 調節ラグ(ピント不足)を改善し、脳への刺激を減らします
→ 日中もコンタクトレンズを装用します
目の状態や生活スタイルによって、適した方法は異なります。
Q5. 治療は併用できますか?
A.はい、併用可能です。たとえば、
- オルソケラトロジー+低濃度アトロピン点眼
など、複数の仕組みから進行を抑えることで、より高い抑制効果が期待できると報告されています。ただし、すべての方に併用が必要なわけではありません。医師が眼の状態を確認したうえで判断します。
Q6. なぜ「-6.0D以上(強度近視)」が問題なのですか?
A.強度近視では、眼球が大きく伸びているため、内部の網膜や視神経が非常に薄く、弱くなっています。
その結果、
- 緑内障:リスクが約3倍以上
- 網膜剥離:リスクが約10倍以上
に上昇します。
これは将来、レーザー手術などで視力を回復しても、目の病気のリスクとして残る点が重要です。
Q7. 将来、レーザー手術は誰でも受けられますか?
A.度数が強すぎる場合や、角膜が薄い場合は、安全性の観点からレーザー治療ができないことがあります。その場合、ICL(眼内コンタクトレンズ)しか選択肢がなくなるケースもあります。
だからこそ、
・18歳までに近視の進行を抑え
・安全性の高いレーザー治療が可能な範囲に留める
ことが重要になります。
Q8. ICLは一生入れたままで大丈夫ですか?
A.ICLは安全性の高い手術ですが、一生メンテナンス不要というわけではありません。
将来、
- 白内障
- 緑内障
- 目の構造変化
が起きた場合、レンズを取り出す再手術が必要になる可能性があります。そのため、「レーザー治療ができないほど近視が進んだ場合の選択肢」として考えるのが一般的です。
Q9. 裸眼で本が読める視力を残すメリットは何ですか?
A.災害時や、コンタクト・メガネが使えない状況でも、最低限の読み書きができることは、生活の質を大きく左右します。
-6.0Dを超えると、文字を読むには目の前数センチまで近づく必要があり、矯正なしでは生活が難しくなる場面も出てきます。
Q10. 日常生活で、親が気をつけることはありますか?
A.治療とあわせて、生活習慣の見直しも重要です。
- 画面との距離は40cm以上を意識
- タブレットスタンドや外部モニターを活用
- 屋外で太陽光を浴びる時間を確保(窓越しでは不十分)
これらは、眼軸が伸びる刺激を減らす助けになります。
将来のために親が今できること

子どもの近視は、単に「見えにくい」という問題ではありません。成長期に眼球がどこまで伸びるかによって、将来の目の健康や、選べる治療の幅が大きく変わります。
近視は自然に改善するものではなく、進行すればするほど元に戻すことは難しくなります。一方で、成長期のうちに進行を抑えることで、強度近視を避けられる可能性が高まり、将来の目の病気のリスクを減らすことにもつながります。
また、近視を抑えておくことは、災害時や加齢による変化が起きたときでも、自分の目で最低限の読み書きができる視力を保つことにもつながります。
「今すぐ治療が必要か」「様子を見てよいのか」は、お子さん一人ひとりで異なります。だからこそ、早い段階で正しい情報を知り、専門医に相談することが大切です。
親御さんが今できる小さな判断や生活習慣の積み重ねが、お子さんの将来に、より多くの選択肢と安心を残すことにつながります。