レーシックやSMILEの安全性を正しく理解することは、後悔しない視力矯正の第一歩です。 本記事では、最新技術や術前検査の重要性、各手術の特徴と注意点を、世界的なデータに基づいて整理し、あなたに最適な方法を見極めるための具体的な視点をお伝えします。
レーシック・SMILE手術の仕組みと「使用機器」
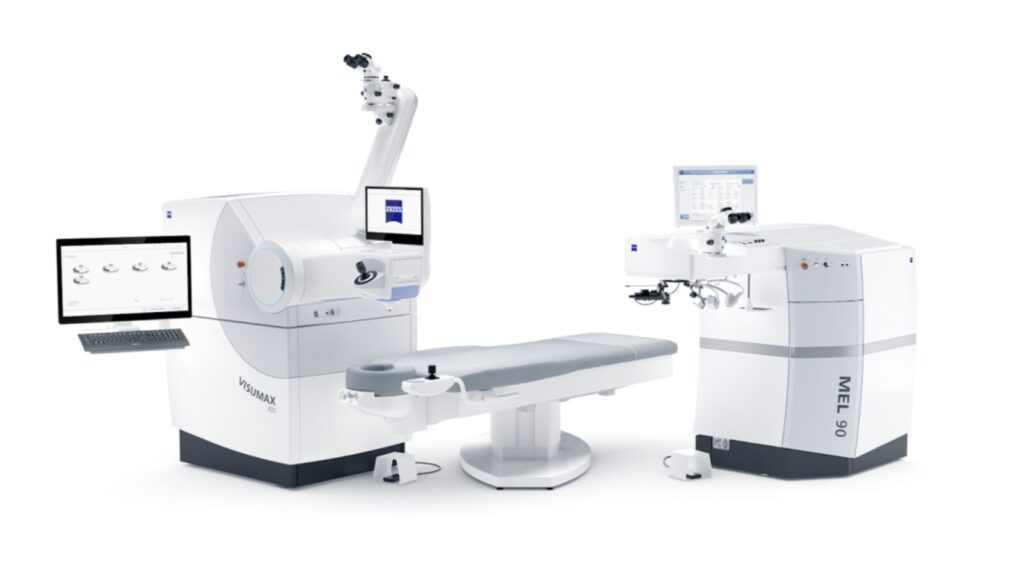
レーシック(LASIK)とSMILE(Small Incision Lenticule Extraction)は、角膜の形をレーザーで変えることで、近視・遠視・乱視などの屈折異常を矯正する視力回復手術です。どちらも眼鏡やコンタクトに頼らず生活できる視力を目指します。
レーシック(LASIK)
角膜表面にフラップ(薄いふた)を作り、その下の角膜実質層をレーザーで削ります。フラップは元の位置に戻され自然に接着します。
特徴: 歴史が長く、近視・乱視・遠視と幅広く対応可能。見え方の「質」を追求しやすいのが特徴です。
SMILE
角膜内にレンズ状の組織(レンチクル)を作り、わずか数ミリの小切開から取り出します。
特徴: フラップを作らないため角膜強度が保たれやすく、ドライアイが少ないのが特徴です。
歴史と技術進化
- レーシック: 1990年代から30年以上の実績があります。初期は金属の刃(マイクロケラトーム)を使っていましたが、現在はフェムトセカンドレーザー導入により、精度と安全性が大幅に向上しました。
- SMILE: 2008年頃にドイツのCarl Zeiss社が開発。現在は最新の「SMILE Pro(VisuMax 800)」が登場し、片眼10秒以下という高速照射が可能になりました。
- 現在は、角膜形状解析や高次収差測定に基づく個別化手術(カスタムレーシック、トポガイドレーシックなど)が主流となり、より精密な矯正が可能になっています。
世界のデータが示す「成功率」と「満足度」
PROWL研究(米国FDA関連の大規模調査)
レーシック後の患者自己申告による視覚症状と満足度の大規模観察研究では、以下のように報告されています。
- 術後「日常生活に支障があった」と答えたのは1%未満
- 手術に不満と答えたのは1~2%のみ
- 95%以上が自分の視力に満足と回答
と報告され、高い安全性と精度が確認されています。
レーシックとSMILEの比較
レーシックとSMILEを比較した研究によれば、両者とも視力・安全性・予測性においてほぼ同等の成績であり、生じる症状や合併症の傾向も類似しています。
| 項目 | レーシック | SMILE |
|---|---|---|
| 視力・安全性 | ほぼ同等 | ほぼ同等 |
| 合併症傾向 | 類似 | 類似 |
| ドライアイ | やや高い | 低い傾向 |
| 回復速度 | 標準(翌日~) | やや早い(翌日~) |
ただし、研究ではSMILEの方がドライアイの頻度が低く、回復も早い傾向が報告されています。
例:術後6か月で人工涙液不要となった割合 → SMILE:約80%、レーシック:約57%
レーシックは世界で最も選ばれている近視矯正手術

レーシックは、世界で最も広く行われている屈折矯正手術です。30年以上の歴史を持ち、豊富な臨床データと安全性が確立されており、現在も多くの国で視力矯正のスタンダードとして採用されています。近年ではSMILEの普及も進み、国や地域によって主流術式が異なる傾向が見られます。
世界での普及状況と実績
世界では4,000万件以上のレーザー視力矯正手術が行われ、そのうち約9割以上をレーシックが占めています。米国でも年間70〜80万件のレーシックが実施されており、非常に高い普及率を維持しています。さらに、レビュー論文や学会報告でも「レーザー視力矯正手術の約9割以上がレーシック」と示されており、長年にわたる安全性と信頼性が裏付けられています。
国・地域別の傾向
| 国・地域 | 主流術式 | 特徴・傾向 |
|---|---|---|
| 米国・欧州 | レーシックが約9割 | 長期データが豊富、SMILEも急速に普及中 |
| 韓国 | SMILE約80%、レーシックは少数 | SMILEが主流。回復が早く、国際患者も多い |
| 日本 | ICLが70%超 | 過去の感染事故の影響でレーシック人気が低下、ICL選択が増加 |
| 台湾・中国・シンガポール | SMILEが主要 | 若年層の近視率が高く、SMILEが急速に定着 |
韓国での詳細データ
- 韓国ではレーザー視力矯正手術の約80%がSMILE。
- ある報告では63,416例のうち、SMILEが79.4%、レーシックが5.7%という結果。
- レーシック術後3年追跡では、3か月後に96.3%が裸眼20/40以上、69.9%が20/20以上を達成する優れた成績も報告。
- 年間手術件数は約20万人規模で、海外からの医療ツーリズムも盛ん。
日本の状況とICLの位置づけ
- 2008〜09年のレーシック術後感染事故で信頼が低下し、患者の関心がICL(有水晶体眼内レンズ)へシフト。
- 最近では日本国内の近視矯正手術のうちICLが70%以上を占めるとの報道もあります。
- ICLは角膜を削らず、高度近視(−6D~−18D)に対応できる可逆性のある方法で、角膜への影響が少ない点が支持されています。
- 最近はSMILE Proの登場やレーシックの技術革新(SightMapなど)により、再びレーザー治療が見直されています。
レーシック・SMILE Proで起こりうる主なリスクと副作用(合併症)

レーシックやSMILE Proは安全性の高い視力矯正手術ですが、術式によって発生しやすいリスクや副作用には違いがあります。ここでは、PMC論文や最新研究をもとに、代表的な合併症とその発生傾向を整理しました。比較のため、ICLについても簡単に触れます。
ドライアイ
- レーシック
角膜の知覚神経が切断されるため、術後95%以上で一時的にドライアイが発生。多くは6〜12か月で改善するが、慢性化は1%未満。
- SMILE Pro(VisuMax 800)
フラップを作成しないため神経損傷が少なく、重度のドライアイはほとんど報告なし。
ハロー・グレア(夜間の光のにじみ・まぶしさ)

夜間や暗い場所で光がにじんだり、まぶしく感じる症状です。特に車の運転時に気になることがあります。
Parkら(2023)による比較研究では、ICL、SMILE Pro、レーシックの術後3か月の視覚品質を比較し、以下の傾向を報告しました。
- ICLで最も多く報告
- レーシックはやや少なめで、最新のカスタム照射で大きく改善したが、ドライアイの影響を受けやすい
- SMILE Proが最も少ない傾向
フラップ関連トラブル(レーシック特有)
レーシックでは角膜にフラップを作るため、特有の合併症が起こることがあります。ズレやシワなどのリスクがありますが、発生率は約0.24%と稀です。ただし、格闘技など眼に強い衝撃を受ける可能性がある方は注意が必要です。
吸引ロス・術中トラブル(SMILE Pro)
SMILE Proは従来型より術中トラブルが大幅に減っています。
- 吸引ロス発生率:0.13%(765眼中1眼)(Cungら(2025))
- 術中合併症・視力低下はほぼなし
- VisuMax 800は旧型(VisuMax 500)より高次収差やズレが少なく、視覚品質も良好(Kim & Chung(2025))
角膜拡張症
角膜拡張症とは、角膜が薄い方にレーシックなどの手術を行うと角膜が薄く弱くなり、前方に膨らんで視力が低下する状態が起こりやすい。
| 術式 | 発生率・傾向 |
|---|---|
| レーシック | 0.04〜0.09%と報告。術前の円錐角膜や角膜形状異常があるとリスク上昇 |
| SMILE Pro | 現時点では報告なし。ただし3〜6か月追跡のデータが中心で、長期データは今後必要 |
その他の副作用(稀)
| 合併症 | レーシック | SMILE Pro(VisuMax 800) | ICL |
|---|---|---|---|
| 網膜剥離・ぶどう膜炎 | ごく稀(0.3%以下) | 報告なし(現時点) | 極めて稀、硝子体牽引変化による剥離に注意 |
| 高次収差・不正乱視 | 術式により残存することあり | VisuMax 800では良好 | レンズ中心ずれで光学質劣化あり |
| DLK(角膜炎) | 0.5〜2.0%で報告 | 報告なし(現時点) | 該当なし |
リスクと安全性について
| 術式 | 主なリスク | 安全性傾向 |
|---|---|---|
| レーシック | ドライアイ(95%)、フラップ異常、角膜拡張症 | 長期データ豊富。術前検査でリスク回避可能 |
| SMILE Pro | 吸引ロス(0.13%)、短期追跡中心 | 視力精度・安全指数ともに非常に良好。ドライアイ少 |
| ICL | ハロー・グレアが多い、レンズ位置ずれ | 高度近視に有効だが、白内障進行リスクに注意 |
安全性を高める「最新技術」

当院では「最新技術」を導入し、「安全性」と「見え方の質」を高めています。
視力矯正手術の安全性を最大限に高めるには、最新機器の導入、術前検査の徹底、そして信頼できるクリニックを選ぶことが欠かせません。ここでは、旧世代との比較も交えながら最新の技術と検査のポイントを整理します。
最新技術の活用
レーシック:Alcon社「FS200」「EX500」「SightMap(サイトマップ)」
従来のレーシックは「角膜の形」だけを治していましたが、最新技術であるSightMapは違います。 「レイトレーシング(光線追跡法)」という技術を使い、角膜だけでなく眼球全体の光の進み方をシミュレーションして照射します。 これにより、レーシックの弱点であった「高次収差(微細なゆがみ)」を減らし、夜間視力の質やコントラスト感度を大幅に向上させることが可能になりました。
SMILE:ZEISS社「VisuMax 800」
従来機(VisuMax 500)に比べ、レーザー照射時間が短縮され、さらに「乱視軸の補正(セントラライン)」機能が搭載されました。 これにより、SMILEの弱点だった「乱視矯正の精度」が、レーシックと同等レベルまで引き上げられています。
研究結果
| 研究者 | 方法 | 主な成果 |
|---|---|---|
| Kanellopoulos(2024) | EX500+Sightmapによるray-tracing レーシック | 球面収差・coma収差が大幅に減少、コントラスト感度と視覚品質が改善 |
| Li et al.(2024) | EX500ベースのray-tracing レーシックと従来方式の比較 | 高次収差が少なく、視覚品質の向上として評価 |
| WaveLight® FS200+EX500結果報告 | FS200+EX500プラットフォームによるレーシック | 視力・コントラスト感度が改善しつつ、高次収差の発生は最小限 |
引用文献
・Kanellopoulos AJ. Ray‑Tracing Customization in Myopic LASIK with EX500 and Sightmap.
・Li L, et al. Comparison of clinical outcomes: corneal wavefront‑based vs EX500 ray‑tracing LASIK.
・Rowen SL, et al. Retrospective comparison: Topography‑guided vs Wavefront‑guided LASIK outcomes.
・Amin MH et al. Topography‑guided vs wavefront‑guided LASIK:
・Gurnani B, Kaur K. Recent Advances in Refractive Surgery: An Overview
「旧世代」と「最新機種」で大きく違う見え方の質
従来主流だったWavefront-guided レーシックは眼全体の波面収差を補正しますが、角膜表面の細かな不規則性や眼内起因の収差までは対応が難しいことがあります。
一方で、Topography-guided レーシック(Contoura Vision等)は角膜表面の凹凸を直接補正し、夜間視や高次収差の改善に有効とされています。
さらに最新のSightmapを用いたレーシックでは、眼球全収差の補正が可能なため、視界の質が飛躍的に向上しています。
- Rowenら(2024):トポガイド群はウェーブフロント群よりも高次収差が少なく、夜間視のコントラスト感度が改善
- Aminら(2024):comaや球面収差の軽減においてトポガイド群が優位
現在はTopography-guided レーシックがより精密で安定した結果をもたらすと評価されています。
| 項目 | Wavefront-guided レーシック(旧世代) | Topography-guided レーシック(Contoura Vision等) |
|---|---|---|
| 補正対象 | 波面収差 | 角膜表面の凹凸を直接補正 |
| 弱点 | 角膜表面の不規則性や眼内収差(ORA)に対応しにくい | 内部収差までは対応困難 |
| 研究報告 | 高次収差が残存することあり | coma・球面収差が少なく、夜間視コントラスト改善 |
最新プラットフォーム:SMILE Pro(VisuMax 800)の安全性
SMILE Pro(VisuMax 800)は、従来型に比べてレーザー速度と精密性が大幅に向上しました。
- 高速レーザー出力・精密なセンタリングにより、吸引ロスやオフセットの発生を大幅に抑制。
- Saadら、Cungら、Kim & Chungの複数の研究で以下の成績が確認されています。
– 安全指数:1.00
– 有効指数:0.92〜1.01
– 術中合併症:ゼロ
– 吸引ロス:約0.13%
SMILE Pro(VisuMax 800)は、合併症リスクをほぼ排除しつつ、高い有効性と安全性を両立する最新の視力矯正手術プラットフォームといえます。
術前検査・スクリーニングの重要性
どの術式を選んでも、術前検査の徹底が安全性を左右します。
- 角膜解析:PentacamやCASIAで厚み・形状を測定
- 涙液・マイボーム腺評価:LipiScanなどでドライアイ傾向を確認
- 高次収差評価:光学的な歪みを事前に測定
- 全身状態の確認:年齢、屈折の安定性、自己免疫疾患、乾燥症の有無を含めた総合評価
これにより、角膜拡張症などのリスクを未然に回避し、最適な術式を選ぶことが可能になります。
知っておくべき「神経障害性角膜痛(NCP)」

近年、注目されているのが「神経因性角膜痛(NCP)」です。 「視力は1.5あるし、傷もないのに、眼が焼けるように痛い」という症状が続く状態です。
当院の対策: 術前に「角膜神経の状態」や「涙液スコア」だけでなく、問診で「痛みに敏感か」などを丁寧にスクリーニングし、リスクが高い場合は手術をお断りする方針をとっています。
発症率: レーシック後10.5%、SMILE後13.3%という報告(Teoら 2025)もありますが、重症化するのはごく一部です。
リスク因子: 強度近視、ドライアイの既往、精神的なストレス(不安・うつ傾向)、自己免疫疾患など。
参考文献
Teo CHY, et al. Neuropathic corneal pain following refractive surgery…
術前に行うべき検査・評価
| 評価項目 | 方法 | 意義 |
|---|---|---|
| 涙液の状態 | OSDIスコア、BUT、シルマー検査 | 涙の質・量を評価、慢性乾燥の予測に有効 |
| 精神的評価 | PHQ-9、GAD-7などの簡易問診 | 不安・うつ傾向があると痛みが慢性化しやすい |
| 免疫疾患の有無 | 既往歴や血液検査 | 自己免疫疾患があると神経修復が遅れる |
なぜ「痛み」が残るのか
角膜は知覚神経が密集しており、手術で一部が損傷します。通常は修復されますが、以下のような場合は痛みが長期化します。
- 神経の過敏化
- 炎症や免疫異常による修復不全
- 脳内の「痛みの記憶」が固定化
アドバイスとトラブル回避のポイント
- 見え方だけでなく、術後に生じうる不快感や痛みのリスクを把握しておくことが重要です。
- 慎重な度数設定と術式選定で過矯正や不正乱視を防ぐ。
- 術後に違和感が続く場合は我慢せず、お気軽に相談してください。
★EGEN Vision Clinicの対応方針
当院では、CASIAや涙液スコア評価、精神的評価を含めた術前検査を徹底し、NCPのリスクをできる限り回避する取り組みを行っています。
手術方法を比べたときの安全性は?

Contoura(トポガイドレーシック)/SMILE Pro(スマイル手術)/EVO ICL(眼内コンタクトレンズ)
視力矯正手術は複数の選択肢がありますが、どれも「一番良い」とは言えません。大切なのは、それぞれの特徴を理解し、自分の目や生活スタイルに合った方法を選ぶことです。ここでは主要な3つの手術方法を整理します。
手術方法の違い
| 術式 | ① SightMap レーシック(Alcon FS200/EX500) | ② SMILE Pro(ZEISS VisuMax 800) | ③ EVO ICL(STAAR) |
| 目標視力 | 1.2〜1.5(非常に精密) | 1.0〜1.2(安定) | 1.0以上(強度近視に強い) |
| 夜間視力 | ◎ 良好 SightMapで高次収差を補正 | 〇 良好 VisuMax 800で向上 | △ ややにじむ 光の輪が見えることあり |
| ドライアイ | △ 一時的に出る 術前ケアが重要 | ◎ 少ない フラップなしで低侵襲 | ◎ ほぼなし 角膜を削らない |
| 強度・安全性 | コンタクトスポーツ× | ◎ 非常に強い | 〇 強い |
安全性と合併症の違い
どの手術も安全性は高いものの、起こり得る合併症は異なります。
| 術式 | 主なリスク・注意点 |
|---|---|
| トポガイド レーシック | 過矯正・低矯正、ドライアイ、まれに角膜神経痛 |
| SMILE Pro | 過矯正・低矯正、ハロー・グレア、ドライアイ(軽め)、まれに角膜神経痛 |
| EVO ICL | 過矯正・低矯正、レンズのずれや回転、vaultが狭くなることで白内障リスク、サイズ不適合による入れ替え、術後定期検診が必須 |
術式選びの考え方
自分の目の状態や生活スタイルに合わせて選択することが大切です。
| 条件・ライフスタイル | 向いている術式 |
|---|---|
| 角膜が薄い | ICL |
| 前房が狭い | ICLは不適応 |
| ドライアイが強い | SMILE Pro または ICL |
| 夜間運転が多い/光のにじみが気になる | トポガイドレーシック |
| PC・スマホ長時間使用 | SMILE Pro |
| 強度近視/角膜を削りたくない | ICL |
術式選びの考え方
強度近視・角膜を削りたくない → EVO ICL
夜間運転が多い・見え方の質重視 → SightMap レーシック
ドライアイが心配・スポーツをする → SMILE Pro
すべての術式に高い安全性がありますが、最も大切なのは 術前の丁寧な検査と相談 です。不安や疑問は医師と十分に話し合い、自分の生活や将来を見据えた選択をすることが、手術後の満足につながります。
手術前にやっておくべき準備とセルフチェック

はじめに:「手術する/しない」を決める前に大切なこと
視力矯正手術は「メガネやコンタクトを外したい」だけで進めるものではありません。
- 自分の目に本当に合っているか?
- 手術後にどんな生活を送りたいか?
- 年齢や生活スタイルを踏まえ、最適な設計ができているか?
これらを丁寧に確認することで、安全性が高まり、手術後の満足度も大きく向上します。
手術を受ける“意味”を整理しよう
自分に問いかけてみることが大切です。
- メガネ・コンタクトでどれくらい不便を感じているか?
- 手術でその不便は改善できそうか?
- 手術後の理想の見え方は?(遠く重視/近く重視/バランス)
不便さを具体的にするほど、手術の意味が見えてきます。
見え方のゴール(目標視力)を考えておく
遠く重視(両眼1.2〜1.5): 若年層や、運転・スポーツ中心の方。
バランス型: 少し近くに合わせて、老眼の不便さを軽減する方法。30代後半〜40代以上の方には向いている。
簡易セルフチェック(EGEN Refractive Questionnaire)
次の質問に、思いつく範囲で○や×をつけてみてください。
【1】今の生活と視力への満足度
- メガネやコンタクトを外したい理由がはっきりしている
- 裸眼で生活したいシーンが多い
- 朝と夜で見え方に差がある
- 夜間運転が多く、光のにじみが気になる
【2】目の状態・体質
- コンタクトを長時間つけると乾きやすい
- 日常的に点眼している(しみたり、痛くなることがある)
- 光やまぶしさが苦手
- 慢性的な痛み・不安傾向がある(頭痛、肩こりなども)
【3】生活と将来
- 老眼も考えておきたい(特に30歳以上)
- 術後の通院を負担に感じない
- ICLでも角膜手術でも、自分に合う方を選びたい
おわりに:安全性を決めるのは「あなたの設計」
レーシック、SMILE、ICLはどれも優れた技術ですが、手術後の満足は「自分に合った設計」ができてこそ得られるものです。
- どんな不便を改善したいか
- どの見え方をゴールにするか
- ドライアイや老眼など自分の状態にどう対応するか
これを整理することが、最も安全で満足度の高い手術につながります。
レーシック・SMILE Proの安全性に関するQ&A

Q1:レーシックで失明するリスクはありますか? 極めて稀ですが、術後の重篤な感染症などによって視力が低下する可能性はゼロではありません。しかし、レーシックやSMILE Proは角膜の浅い層のみの手術であり、直接的な「失明」はほぼ報告されていません。
Q2:術後に視力が後戻りすることはありますか? 軽度の戻り(リグレッション)は起こることがありますが、多くは予測範囲内です。強度近視の方や、術後に眼を酷使しすぎると戻りやすい傾向があります。
Q3:40歳以上でも手術を安全に受けられますか? 年齢だけで不適応とはなりませんが、慎重な判断が必要です。 40歳を超えると老眼が始まるため、遠くを完全に見えるようにすると「近くが見えない」という不満が出やすくなります。 当院では、左右で度数を変えて遠近のバランスを取る「モノビジョン」などの手法を用い、ライフスタイルに合わせた見え方を提案しています。
Q4:妊娠中や授乳中に手術はしても大丈夫ですか? 原則として延期が推奨されます。ホルモンバランスの影響で視力が変動しやすく、術後の点眼薬が制限される可能性があるためです。
まとめ:あなたに合った視力矯正を選ぶために

視力矯正手術には、SightMapレーシック、SMILE Pro、EVO ICLといった多様な方法があります。 どれも素晴らしい技術ですが、最も大切なのは「どれが一番良いか」ではなく、「自分にとって合っているか」です。
- 乾燥が強い方:SMILE ProやICL
- 夜の見え方が気になる方:SightMapレーシック
- 老眼が気になる方:モノビジョンによる調整
EGEN Vision Clinicでは、これらの選択肢全てにおいて最高峰の機器を揃え、公平な視点であなたの眼にベストな方法をご提案します。 焦らず情報を整理し、納得できる視力を一緒に作り上げましょう。