監修:渡邊敬三(南大阪アイクリニック 院長)
編集部注: 本記事は、監修医師による医学的見解と、査読済み論文に基づくファクトに基づいて構成されています。「3.2mm基準」などの一部の提言は、既存データから導いた当院の医学的見解であり、現時点で国際的なコンセンサスとして確立されたものではありません。記事内でその都度、事実と見解を区別して明示しています。
はじめに:近視を手術で治すとはどういうことか
近視は、目のピントが網膜より手前に合ってしまう状態です。これを手術で根本的に治す方法は、大きく3つあります。まず、この3つをざっくり頭に入れておいてください。これを知らないと、あとの話が理解しにくくなります。
手術① LASIK(レーシック)
角膜(黒目の表面にある透明な膜)に専用のカッターで「フタ(フラップ)」を作り、その下の組織をレーザーで削って形を変える手術です。世界で最も多く行われてきた近視矯正手術ですが、フタを作るため角膜の強度が落ちやすいこと、術後のドライアイが起きやすいことが弱点として知られています。
手術② SMILE Pro(スマイルプロ)
LASIKの弱点を改良するために生まれた、より新しい手術です。フタを作らず、フェムト秒レーザー(極めて精密なレーザー)だけで角膜の中に「削るべき部分」を作り出し、わずか2~3mmの小さな切り口からそれを取り出します。角膜の表面構造をほぼそのままにできるため、ドライアイが起きにくく、角膜の強度も保たれやすい。これが現在、世界的に主流となりつつある手術です。
手術③ ICL(アイシーエル)
レーザーで角膜を削るのではなく、目の中に小さなレンズを入れる手術です。虹彩(茶色い部分)の裏側、自分の水晶体(目のもともとのレンズ)の前にレンズを置きます。現在の主流はEVO ICL(イーボアイシーエル)と呼ばれる、中央に小さな穴が空いたタイプです。角膜を削らない点がよく「低侵襲」として宣伝されており、必要であれば入れたレンズを取り出せる「可逆性」もあります。
よく聞くICLの宣伝文句と、そこに欠けているもの

ICLを紹介する記事やクリニックのウェブサイトでは、こんな言葉がよく出てきます。
「角膜を削らないから低侵襲!体への負担が少ない!」
これは嘘ではありません。LASIKのようなフラップを作らず、角膜を削らないという意味では確かに正しい。
でも、ここに大事な視点が丸ごと抜けています。
「侵襲(しんしゅう)」とは「体へのダメージ」のことです。手術のやり方のダメージだけを比べたら、確かにICLはLASIKより角膜への影響が少ない。でも人の目は手術が終わった後も数十年使い続けます。手術中の話だけが「侵襲」のすべてではないのです。
本当に「低侵襲かどうか」を評価するには、術後も含めた長い時間軸で、目の中で何が起きているかを見なければなりません。
目の中の「栄養を運ぶ川」を知っておこう
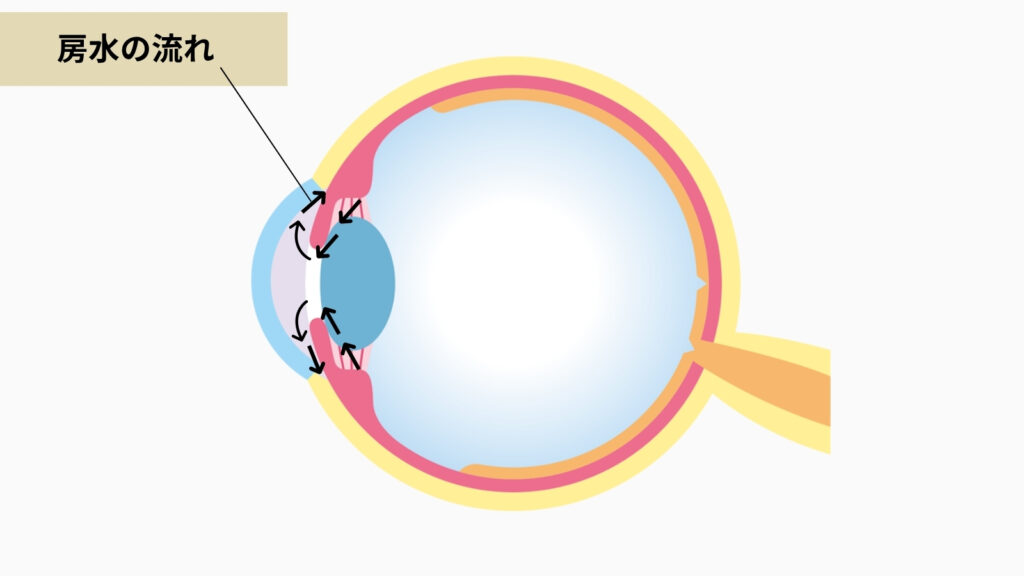
目の中には「房水(ぼうすい)」という透明な液体が常に流れています。目の中をゆっくり循環して、目の中に栄養を届け、老廃物を運び出す仕事をしています。
特に重要なのが、自分の水晶体(目のもともとのレンズ)との関係です。水晶体には血管がゼロ。水晶体が生きていくために必要な栄養は、すべて房水から受け取っています。 グルコース(エネルギー源)、ビタミンC、グルタチオン(強力な抗酸化物質)……これらが房水を通じて水晶体に届けられています。
だから、この「房水の流れ」が変わると、水晶体の健康状態に直接影響が出ます。
房水の流れが変わると、水晶体が濁る
「房水の流れが変わると白内障になりやすい」というのは、実は医学的に確立された概念です。
目の手術の一種である硝子体手術(目の奥のゼリー状の組織を取り除く手術)を受けた後、白内障が起きやすくなることが長年知られてきました。この原因を研究した結果、「房水の動態(流れ方)が変わることで水晶体への栄養供給が障害され、代謝が乱れて白内障が起きる」というメカニズムが明らかになり、医学論文上では「房水動態変化に起因する白内障形成の栄養理論(nutrient theory of cataractogenesis)」として名前がついています。
ICLに限らず、何らかの理由で目の中の房水の流れが変わると、水晶体はダメージを受けやすくなるのです。ICLが水晶体前面への房水の流れを制限することは、このリスクと無関係ではありません。
EVO ICLを入れても、房水の流れは完全には守られない
現在のEVO ICLには中央に小さな穴が空いており、房水が通り抜けられる設計になっています。これは技術的に重要な改良です。
ただし、「穴があるから問題ない」と考えるのは少し早い。
三次元流体シミュレーション(コンピュータ解析)による研究では、EVO ICLを入れた場合に後房から前房へ流れる房水の量は、瞳孔が普通の大きさのときで全体の約38%、瞳孔が開いた状態になると約10%まで低下することが示されています。これはコンピュータシミュレーションの結果であり、実際の患者での直接測定ではありませんが、房水の流れが大幅に制限されることを理論的に裏付けるデータとして広く引用されています。
特に夜間など暗い場所で瞳孔が開いたとき、水晶体前面へ届く房水はかなり少なくなります。この状態が毎晩、数十年にわたって続くことになります。
時間が経つにつれ、ICLと目の関係は変化していく
ここが、今まであまり語られてこなかった重要なポイントです。ICLを入れた直後は問題ないように見えます。でも、年月が経つにつれて、目の中では静かに、でも確実に、ある変化が進んでいきます。
水晶体は歳をとると、自然に厚くなっていく
人の水晶体は、ICLとは無関係に、加齢とともに少しずつ厚みが増していきます。 これは目の正常な老化現象です。MRIを用いた研究では、20~30代から60~70代にかけての約40年間で、水晶体の厚みが平均約1mm増加し、それに伴って前房(角膜から水晶体までの空間)が平均約0.45mm浅くなることが確認されています。年換算にすると、前房は約0.011mm/年のペースで浅くなっていく計算になります。
これがなぜICLにとって重要なのか
ICLは水晶体の前に浮かぶように置かれており、このすき間を「ボールト」と呼びます。水晶体が自然に厚くなると前から押し出されてくるため、ICLとの空間が狭まっていきます。EVO ICL(V4c)を対象とした研究では、術後のボールトは時間とともに継続的に減少することが確認されており、10年間の追跡では指数関数的な減衰パターンが記録されています。
ボールトが過度に狭まると、水晶体への圧迫・房水の遮断がさらに強まり、先ほど述べた「代謝性白内障」のリスクがさらに高まっていきます。
ICLによって起きる白内障は2種類ある
白内障にはいくつかの種類があり、ICLとの関係で注意すべきものが2つあります。
「接触による白内障」と「代謝による白内障」
前嚢下白内障(ぜんのうかはくないしょう): ボールトが低すぎてICLが水晶体の前面に触れることで起きる白内障です。ICLによる白内障としてよく言及されるのはこのタイプです。原因が「接触・圧迫」という物理的なものなので、ボールトさえ適切に保たれていれば基本的に防げます。
核性白内障(かくせいはくないしょう): 水晶体の中心部(核)が代謝の乱れによって酸化・硬化して濁っていく白内障です。原因は接触ではなく、栄養・抗酸化物質の供給不足による酸化ストレスです。
硝子体手術後がわかりやすい「手本」
代謝障害によって核性白内障が引き起こされることを示す、非常に明確な臨床例があります。それが硝子体手術(目の奥のゼリーを取り除く手術)後に起きる白内障です。これは実際の患者で確認された事実です。
硝子体を取り除くと目の中の酸素の流れが変わり、水晶体の核が酸化ストレスにさらされます。すると、核性白内障が正常な老化のスピードをはるかに超えるペースで進行し、術後2年以内に半数以上の患者で視力に影響するレベルになることが報告されています。
ICLとの関係⸺これは確立した事実ではなく、医学的に合理的な懸念です
ICLによる房水循環の制限と、硝子体手術後の変化は、メカニズムの方向性が共通しています。すなわち「房水の流れが変わる→水晶体への酸化ストレス防御物質(ビタミンCやグルタチオン)の供給が慢性的に低下する→核性白内障が通常より速く進む可能性がある」という経路です。
ただし、これはICL患者を直接追跡して証明した研究が現時点では存在しません。 硝子体手術後モデルとの「機序的な類推」であり、当院が長期リスクとして重視している医学的懸念です。将来の長期研究によって検証されるべき仮説として位置づけています。
なぜこれが最も警戒すべきシナリオなのか
加齢だけによる前房深度の低下(年間約0.013mm)は、後述する表のとおり、ゆっくりと進みます。しかし核性白内障が加わると、水晶体が正常な加齢変化に上乗せして速く厚みを増し、前房深度が予測より急速に浅くなる可能性があります。
この「加齢変化」と「代謝障害による加速」が重なるシナリオは、ICLの長期リスクの中でも最も注意が必要だと当院は考えています。
「前房深度2.8mm基準」という問題
ICLを安全に入れるためには、目の奥行きが一定以上なければなりません。この奥行きを「前房深度(ACD)」といい、角膜の裏側から自分の水晶体の表面までの距離のことです。
この前房深度の適応基準が、国によって異なります。
| 地域 | 前房深度の適応基準 |
|---|---|
| 米国(FDA) | 3.0mm以上 |
| 欧州(CEマーク) | 2.8mm以上 |
| 日本 | 2.8mm以上(欧州基準に準拠) |
つまり日本では、米国のFDAが定めた基準より0.2mm浅い目でもICLが適応とされています。
「20~50年後」を計算に入れると、基準が変わってくる
ICLを入れるのは多くの場合、20代~30代の若い人です。アジア人を対象としたOCT研究では、前房深度は年間約0.013mmのペースで浅くなっていくことが確認されています。この数字を使って、術時の前房深度ごとに「何年後にどうなるか」を計算すると、以下のようになります。
| 術時のACD | 30年後(55歳 頃) | 40年後(65歳 頃) | 50年後(75歳 頃) |
|---|---|---|---|
| 2.8mm(日本・欧州基準の下限) | 約2.41mm ⚠️ | 約2.28mm ✗ | 約2.15mm ✗ |
| 3.0mm(FDA・国際標準) | 約2.61mm ✓ | 約2.48mm ⚠️ | 約2.35mm ✗ |
| 3.2mm | 約2.81mm ✓ | 約2.68mm ✓ | 約2.55mm ✓ |
⚠️:急性閉塞隅角症の危険閾値(2.4mm)に接近 ✗:危険域に入る可能性あり
前房深度2.4mmになると何が起きるか
東アジア人2032人を対象にしたJAMA Ophthalmology掲載の研究では、前房深度2.4mmが急性閉塞隅角症の明確なしきい値として確認されています。2.4mmを下回ると隅角癒着(目の排水口がふさがっていく変化)の発生率が急激に上昇することが示されています。
急性閉塞隅角症とは、目の中の排水口が急に塞がれて眼圧が急激に上昇する眼科的緊急事態です。激しい目の痛み・頭痛・吐き気・急激な視力低下が起き、迅速に治療しなければ視神経が不可逆的に傷つきます。
さらにICLを製造するSTAAR社自身が、FDAへの申請データの中でACD ≥3.0mm・≥3.2mm・≥3.5mmの3グループに分けて角膜内皮細胞の安全基準を別々に設定しています。これはメーカー自身が3.2mmを意味のある安全境界と位置づけている事実です。
【当院の見解】 こうした観点から、ICLを長期的に安全に提供するためには、前房深度の適応基準を年齢に応じて設定することが合理的であると当院は考えています。具体的には、20代では3.2mm以上、30代では3.1mm以上、40代以上では3.0mm以上を推奨します。これは現時点で国際的に確立されたガイドラインではなく、既存データから導いた当院の医学的見解です。
EVO ICLの長期データが示す現実
角膜内皮細胞の減少: EVO ICL V4cの18研究を統合したメタ解析では、術後3ヶ月で1.32%、12ヶ月で1.75%、平均21ヶ月で3.84%の角膜内皮細胞の減少が記録されています(PMID:38194352)。さらに7年間の追跡データでは、約14~15%の減少が報告されています(PMID:39533011)。
角膜の裏側に並ぶ角膜内皮細胞は、角膜を透明に保つために欠かせない細胞で、一度失ったら再生しません。この減少は術後の一時的な変化ではなく、継続するプロセスです。
SMILE Proは術後の目に何を残すか
SMILE Proは、レーザーで角膜の中に「削るべき部分(レンチキュール)」を作り、直径2~3mmの小さな切り口からそれを取り出します。手術が終わった後、目の中には何も残りません。
- 房水の流れ → 術前とまったく同じ
- 水晶体への栄養供給 → 変化なし
- 代謝性白内障のリスク増加 → なし
- 角膜内皮細胞の継続的な減少 → 起きない
- 目の排水口(隅角)の構造変化 → なし
- 加齢に伴うリスクの蓄積 → 起きない
角膜の形が変わるのは事実で、元には戻せません。術前の精密検査で安全に手術できるかを厳密に確認する必要があります。ただ、手術が完了したあとの目の中は新しいバランスで安定し、それ以上に進んでいく変化はありません。
整理すると
| 比較の視点 | ICL(EVO ICL) | SMILE Pro |
|---|---|---|
| 術後に目の中に残るもの | レンズが一生残る | 何も残らない |
| 房水の流れへの影響 | 制限される(シミュレーション研究) | 変化なし |
| 前嚢下白内障リスク | 低ボールト時に起きうる(確立した事実) | なし |
| 核性白内障リスク | 代謝障害を介して加速する可能性あり(医学的懸念・未証明) | なし |
| 角膜内皮細胞 | 継続的に減少(7年で約14~15%:論文実測値) | 慢性的な減少 なし |
| 加齢による前房深度の変化 | ICLのリスクと複合して蓄積する | 影響なし |
| 前房深度2.4mm台への低下 リスク | 2.8mm基準では30~40年後に到達しうる | なし |
| 手術のやり直しができるか | できる(レンズを取り出せる) | できない |
ICLが悪い手術というわけではない
ICLには、ICLでしか解決できない状況があります。
- 角膜が薄くてSMILE Proの条件を満たせない人
- 強い近視(度数が強すぎてレーザー手術の適応外になる場合)
- 可逆性を強く求める人
こうした場合には、ICLは非常に重要な選択肢です。
ただし、SMILE Proが安全に適用できる範囲の近視の方に対して、「ICLは角膜を削らないから低侵襲」という説明だけで選択を促すことは、医学的に見て正確ではないと考えています。
正直に言うと
ICLは「手術のやり方」としての侵襲は低いかもしれない。でも、目の中に異物が一生いることで、房水の流れが制限され続ける(シミュレーション研究で示された理論的根拠)。この房水循環の制限は、硝子体手術後モデルとのメカニズム的類推から、水晶体の代謝劣化と核性白内障の加速を引き起こす懸念がある(ICL患者での直接証明はなく、当院が重視する医学的仮説)。さらに年齢とともに水晶体が自然に厚くなるにつれ、前房が浅くなり、急性閉塞隅角症の危険域に近づいていく(加齢データと閾値研究に基づく計算)。角膜内皮細胞も継続的に減り続ける(7年追跡の実測データ)。これらは「手術が終わったら終わり」ではなく、一生続く眼内への慢性的な負荷だ。
SMILE Proは角膜の形を変える手術だが、手術が終わったら目の中には何も残らない。房水の流れも変わらず、加齢変化がリスクを増幅させるような相互作用も起きない。長期的な眼内の慢性負荷という観点では、SMILE ProはICLより明らかに有利だ。
どちらの手術が「自分に合っているか」は、目の状態・度数・年齢・ライフスタイルによって変わります。大切なのは、良い話だけでなく、正直な情報をもとに自分で考えて選ぶことです。
参考文献(主要な査読論文)
・ECD loss post-EVO ICL V4c: meta-analysis (18 studies, n=2,700+). PMID: 38194352
・Ten-Year Clinical Outcomes of V4c ICL (ECD exponential decay). PMID: 39142448
・Paired-eye comparison of ECD after ICL, 7-year follow-up. Sci Rep 2024. PMID:39533011
・Long-term vault changes after EVO ICL V4c. Ophthalmol Ther 2022.
・Computational simulation of AH dynamics with EVO ICL central hole (flow model). PMID:30102728
・Nutrient theory of cataractogenesis: altered aqueous fluid dynamics. PMID: 29486760
・Vitrectomy increases oxygen exposure to lens: nuclear cataract mechanism. PMID:15733992
・Pathophysiology of post-vitrectomy nuclear cataract. PMID: 20234979
・MRI study: crystalline lens changes with aging (0.97mm over 40 years). PMID: 21441300
・ACD and risk of primary angle closure, East Asian populations. JAMA Ophthalmology.PMID: 15824227
・EVO ICL FDA Summary of Safety and Effectiveness (ACD ≥3.0/3.2/3.5mm ECD criteria).STAAR Surgical / FDA, 2022.
・Refractive outcomes of SMILE Pro. PMC 2024. PMCID: PMC10858925